Миома матки
Пациентка В., 38 лет.
Жалобы: обильные менструации, дискомфорт внизу живота и периодические «мажущие» кровянистые выделения из половых путей, не связанные с менструальным циклом.
Анамнез: Беременностей и родов не было.
У матери – рак тела матки в 53 года.
Данные физикального бимануального влагалищного исследования: матка не увеличена, подвижна, расположена правильно, незначительно болезненна в надлонной области; паховые, над- и подключенные лимфатические узлы не увеличены.
Данные лабораторного исследования:
– общий анализ крови – гемоглобин - 10,1 г/дл (N = 11,7-15,5 г/дл), остальные показатели в пределах референсных значений.
– биохимический анализ крови ЛДГ - 235 Ед/л (N = 125-220 Ед/л), остальные показатели в пределах референсных значений.
– уровень антигена аденогенного рака 125 (CA-125) в крови - 7 Ед/мл (N <35 Ед/мл)
Данные трансвагинального ультразвукового исследования (УЗИ) органов малого таза: округлое образование в дне матки, с четкими контурами, размеры 2,58х2,05 см, гипоэхогенное с небольшими анэхогенными участками, без выраженной васкуляризации при оценке в режиме ЦДК (рис. 1).

рис 1. Трансвагинальное продольное сканирование матки. Интерстициальный миоматозный узел (измерение).
Пациентке назначена транексамовая кислота в дозе 4 г/сут на 5 дней на период менструальных выделений, от предложенной терапии прогестагенами отказ. Рекомендовано повторное ультразвуковое исследование в динамике через 3 мес.
Обратилась для повторного обследования только спустя 1 год, в связи с возобновлением болевого синдрома в надлонной области незначительной интенсивности (2-3 балла по ВАШ) в течение последних 2-х месяцев.
Результаты физикального осмотра не отличались от полученных ранее, лабораторные тесты не выявили отклонений от нормальных значений.
Данные трансвагинального УЗИ органов малого таза: округлое образование в дне матки, размеры 3,24х2,89 см, гетерогенное с преобладанием гипоэхогенного компонента, без выраженной васкуляризации при оценке в режиме ЦДК (по сравнению с предыдущим исследованием отмечается отрицательная динамика в виде увеличения размеров образования), выявлено новое образование в теле матки, гетерогенное, с акустическими тенями, размеры 3,62х3,36 см (рис. 2)

рис 2. Трансвагинальное продольное сканирование матки. Интерстициальные миоматозные узлы (измерения).
Рекомендован прием препаратов группы нестероидных противовоспалительных препаратов при возникновении болевого синдрома, связанного с дисменореей, гормональная терапия (от которой пациентка вновь отказалась), повторная консультация гинеколога через 3 месяца.
На повторной консультации: жалоб нет, физикальные, лабораторные, инструментальные тесты - без отрицательной динамики. Пациентка направлена на динамическое наблюдение гинеколога.
Вероятный диагноз?
С каким заболеванием нужно проводить дифференциальную диагностику?
Нажмите, чтобы узнать правильный ответОтвет: Миома матки.
Дифференциальный диагноз – Саркома матки
Обсуждение
Миома матки –доброкачественная моноклональная опухоль, происходящая из гладкомышечных клеток шейки или тела матки. Примерно в 70% случаев встречается у женщин репродуктивного возраста, со значительным преобладанием начала заболевания в период менопаузы. В последнее время миома матки диагностируется у женщин до 30 лет, из-за участившегося отсутствия репродуктивной активности. Заболевание часто протекает бессимптомно.
С позиции этиологии обсуждается генетическая природа происхождения миом, потенцируемая неоангиогенезом. Специалистами подтверждается влияние эстрогена и прогестерона на рост миомы, инсулиноподобных факторов роста (IGF), сосудисто-эндотелиальных факторов роста (VEGF), фактора, индуцируемого при гипоксии (HIF), фактора роста фибробластов и др. В одном исследовании была показана значимость уровня белка SESN2, представляющего собой семейство белков-регуляторов метаболизма, которые играют потенциальную роль в канцерогенезе.
Основным методом скрининга и диагностики миомы является УЗИ органов малого таза.
Для миоматозного узла характерно: четкая капсула вокруг узла, гипо- или гиперэхогенные внутренние структуры узла. Могут встречаться гиперэхогеные включения с акустической тенью – кальцинаты и анэхогенная зона некроза (в таком случае дифференциальный диагноз необходимо проводить с кистой яичника. Неравномерно расположенные анэхогенные зоны являются свидетельством кистозно-дегенеративных изменений).
По отношению к стенке органа миомы бывают субсерозные, интрамуральные и субмукозные (рис.3), последние могут приводить к деформации структуры М-эхо (визуализируются образования средней эхогенности, округлой формы) и требовать дифференциального диагноза с полипом эндометрия (который чаще имеет продолговатую форму, дублирующую форму полости) (рис.4)
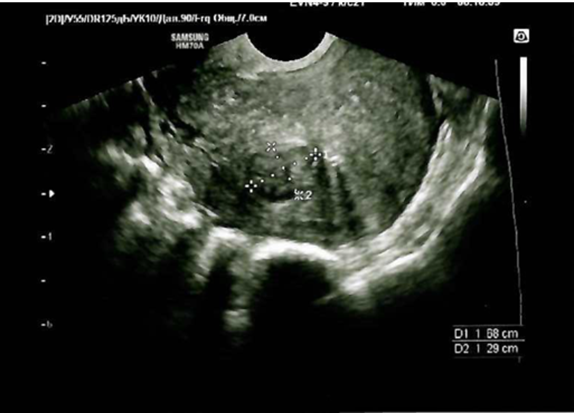
рис 3. Трансвагинальное сканирование матки. Субмукозный узел (измерение)

рис 4. Трансвагинальное сканирование матки. Полип эндометрия (указан стрелкой)
Дифференциальная диагностика.
Определенную трудность в диагностике, по данным российских и зарубежных источников, представляет дифференциальный диагноз миомы и саркомы матки. По данным ряда авторов, около 5% миом могут иметь УЗИ признаки, схожие с саркомой.
Саркома матки - крайне агрессивное злокачественное новообразование, связанное с неблагоприятным прогнозом. Распространенность составляет около 3%. Саркома матки практически не имеет патогномоничных признаков, часто проявляясь симптомами, идентичными с клиническими проявлениями миомы матки.
В этиологии саркомы матки, вне зависимости от ее подвида, основными факторами являются возраст, расовая принадлежность и период постменопаузы. Дополнительно обсуждается роль токсического и лучевого воздействия, гормональной терапии, а также синдрома поликистозных яичников. В исследованиях получены данные о повышении уровня ЛДГ в сыворотке крови как потенциального маркера предоперационный диагностики лейомиосаркомы.
Сходным в обоих состояниях является рост из одной первичной опухолевой клетки, приобретающей способность к неконтролируемому делению.
По данным УЗИ для сарком характерны неправильные контуры без четкой визуализации капсулы, неравномерная эхогенность, нерегулярные кистозные включения и значительная васкуляризация.
Специалисты говорят об обязательном сопоставлении полученных УЗ-данных с возрастом пациентки и скоростью роста новообразования, а также подчеркивают, что при визуализации миомы матки, отличающейся по любым УЗ-параметрам, рекомендован скрининг на предмет метастазов зон регионального лимфооттока, печени и дополнительное обследование легких.
Источник: Москвичева А.С., Давидов Д.Р., Мещерякова Е.А. Клинико-ультразвуковые особенности дифференциальной диагностики миомы матки у пациентки с отягощенным семейным анамнезом.
Сведения об авторах
Москвичева Александра Станиславовна – кандидат медицинских наук, преподаватель ГБПОУ ДЗМ г. Москвы «Медицинский колледж № 7». E-mail: md.mac@yandex.ru РИНЦ AuthorID: 1024806, ORCID: 0000-0002-0381-4662; Scopus Author ID: 57216653355
Давидов Давид Рудольфович – кандидат медицинских наук, заместитель главного врача ГБУЗ МО «Центральная клиническая психиатрическая больница» им. Ф.А. Усольцева по организационно-методической работе. E-mail: pcep40@list.ru РИНЦ AuthorID: 1024898, ORCID: 0000-0003-4576-6854; Scopus Author ID: 57209411228
Мещерякова Елена Александровна – акушер-гинеколог, врач УЗИ общества с ограниченной ответственностью «Поликлиника.ру» на Сухаревской E-mail: sl-lena@yandex.ru
