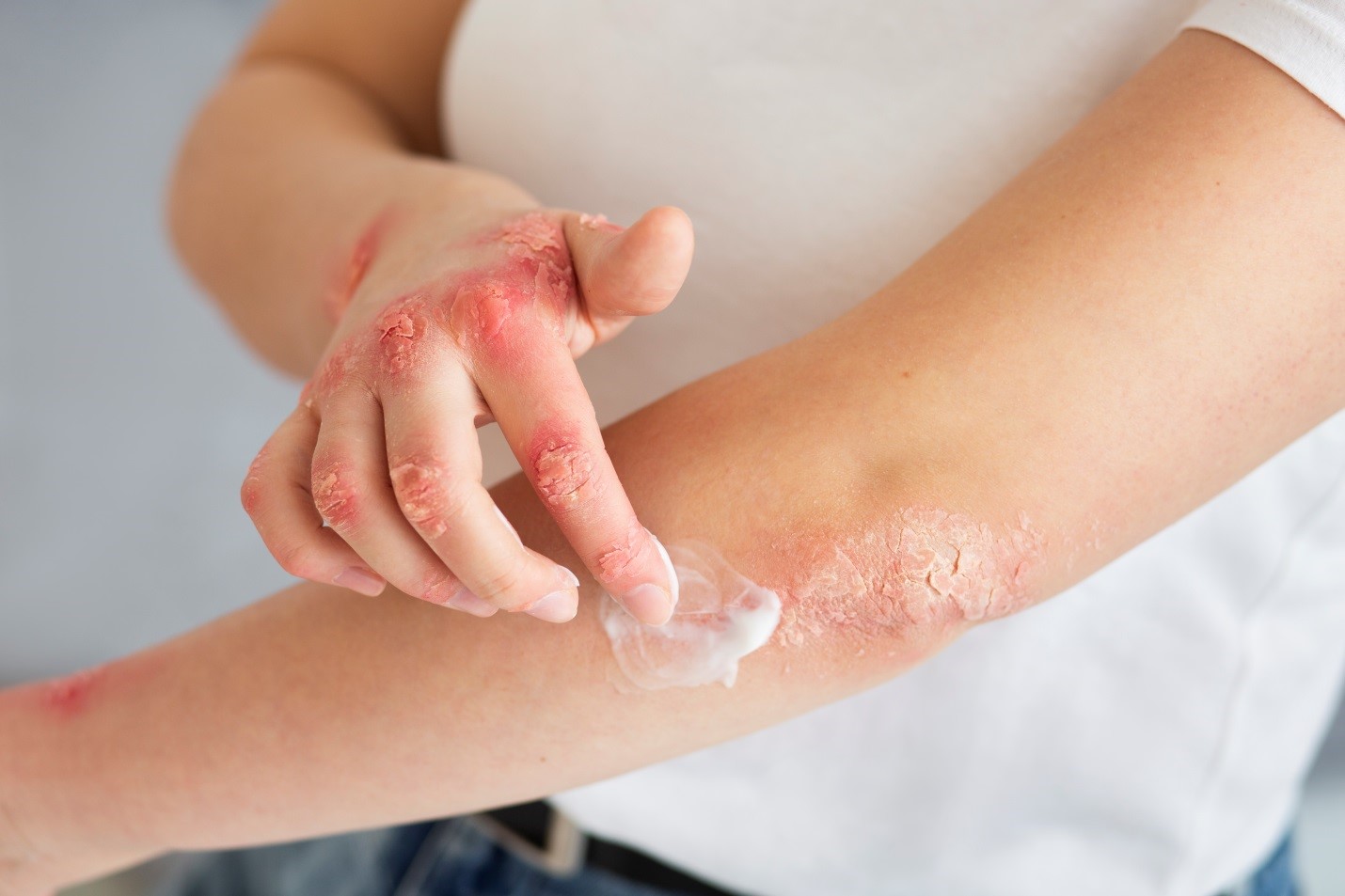
Пациент, 38 лет, обратился на амбулаторном приеме к ревматологу с жалобами на боли в суставах (мелкие суставы кистей, правый коленный сустав, пояснично-крестцовый отдел позвоночника), усиливающиеся в покое и ночью, утреннюю скованность продолжительностью до 1 ч, отек и деформацию II–III пальцев правой кисти («сосискообразная» деформация), кожные высыпания (шелушащиеся бляшки на локтях, коленях, волосистой части головы), боли в пятках при ходьбе (тендинит ахиллова сухожилия), снижение зрения (периодическое покраснение глаз, чувство «песка» – подозрение на увеит).
Анамнез заболевания: кожный псориаз с 25 лет, периодически обостряется на фоне стресса. Артралгии появились 2 года назад, прогрессируют. Курит 10 лет. Стрессовая работа.
Семейный анамнез: у отца – псориаз, у сестры – псориатический артрит. Ранее получал наружно: топические глюкокортикоиды (бетаметазон), салициловая мазь (умеренный эффект), нестероидные противовоспалительные средства, НПВС (нимесулид) – временное облегчение боли.
Объективный осмотр
– Кожа: эритематозные бляшки с серебристыми чешуйками на разгибательных поверхностях локтей, коленей, волосистой части головы (феномен «стеаринового пятна», «терминальной пленки» и «кровяной росы» при поскабливании).
– Суставы: припухлость и болезненность II–III пястно-фаланговых суставов (ПФС) и проксимальных межфаланговых суставов правой кисти (дактилит).
– Энтезопатия (болезненность в местах прикрепления ахиллова сухожилия и подошвенного апоневроза).
– Глаза: легкая гиперемия конъюнктив, зрение сохранено.
Лабораторные и инструментальные исследования
– Общий анализ крови: лейкоциты 8,4×10⁹/л, гемоглобин 126 г/л, тромбоциты 320×10⁹/л, скорость оседания эритроцитов (СОЭ) 28 мм/ч, С-реактивный белок (СРБ) 12 мг/л.
– Ревматоидный фактор: отрицательный.
– Анализ на антитела к циклическому цитруллинированному пептиду: отрицательный.
– HLA-B27: положительный.
– Рентген кистей:
асимметричный эрозивный артрит;
периостальные реакции, «карандаш в чашке» (остеолиз дистальных фаланг).
– Магнитно-резонансная томография крестцово-подвздошных сочленений: односторонний сакроилеит.
– Ультразвуковое исследование суставов: синовит II–III ПФС, энтезопатии.
Диагноз (по критериям CASPAR, 2006): Псориатический артрит (L40.5, M07.0 по Международной классификации болезней 10-го пересмотра)
Обсуждение
Критерии:
1. Наличие псориаза (3 балла).
2. Отрицательный ревматоидный фактор (1 балл).
3. Дактилит (1 балл).
4. Рентгенологические признаки юкстаартикулярного остеолиза (1 балл).
Итого: 6 баллов (при ≥3 – диагноз достоверен).
Клиническая форма: периферический + аксиальный артрит, энтезит.
Активность: умеренная (DAPSA=24).
Внесуставные проявления: псориаз, увеит (требуется осмотр офтальмолога).
Назначенное лечение
1. Базисная терапия:
– Метотрексат 15 мг/нед + фолиевая кислота (стартовая терапия).
2. Симптоматическая терапия:
– НПВС (целекоксиб 200 мг/сут).
– Локальная терапия:
инъекции глюкокортикоидов в суставы (при выраженном синовите);
топические стероиды + кальципотриол для кожи.
3. Немедикаментозное:
– ЛФК для сохранения подвижности суставов.
– Физиотерапия (лазер, магнитотерапия).
– Отказ от курения (ухудшает прогноз).
Результаты
Через 3 мес терапии отмечалось: уменьшение болей (DAPSA снизился до 8 – низкая активность), регресс кожных высыпаний (индекс PASI снизился с 12 до 3), нормализация СОЭ (8 мм/ч), СРБ (<5 мг/л).
Пациенту даны рекомендации
1. Наблюдение ревматолога, контроль активности болезни.
2. Регулярный скрининг на увеит, сердечно-сосудистые риски (при длительном воспалении).
3. Избегать стрессов, травм кожи.
4. Избегать прием β-блокаторов, лития (провоцируют псориаз), внутрисуставных инъекций при нестерильном псориазе.